Проблема бактерий, невосприимчивых к лечению, приобретает угрожающие масштабы.
Устойчивость бактерий к антибиотикам — давняя проблема, но пандемия COVID-19 значительно ускорила её распространение. Последний отчёт Всемирной организации здравоохранения (ВОЗ) вызывает серьёзную озабоченность: данные из более чем сотни стран показывают, что растущая невосприимчивость к ключевым антимикробным средствам представляет всё большую опасность для глобального здравоохранения. В 2023 году каждая шестая бактериальная инфекция оказалась не поддающейся стандартной антибиотикотерапии. Прогнозы экспертов неутешительны: к 2050 году уровень смертности от подобных инфекций может достичь 70%.
Согласно заключениям специалистов, свыше 40% антибиотиков утрачивают свою эффективность в борьбе с распространёнными инфекциями, такими как заражения крови, кишечника и мочевыводящих путей. Ситуация особенно критична в регионах с низким уровнем экономического развития и неадекватными системами здравоохранения. Например, в Юго-Восточной Азии треть бактериальных инфекций не поддаётся антибиотикотерапии, а в Африке этот показатель составляет примерно одну пятую.
Генеральный директор ВОЗ Тедрос Адханом Гебрейесус заявил: «Современная медицина не успевает за стремительным распространением антибиотикорезистентности, что создаёт угрозу для здоровья каждой семьи на планете». Он акцентировал внимание на необходимости более ответственного подхода к использованию антибиотиков, несмотря на предпринимаемые усилия по улучшению систем мониторинга устойчивости к противомикробным препаратам. Будущее глобального здравоохранения напрямую зависит от успешности профилактики, диагностики и лечения инфекций, а также от прогресса в разработке новых антибиотиков и ускоренных молекулярных тестов.
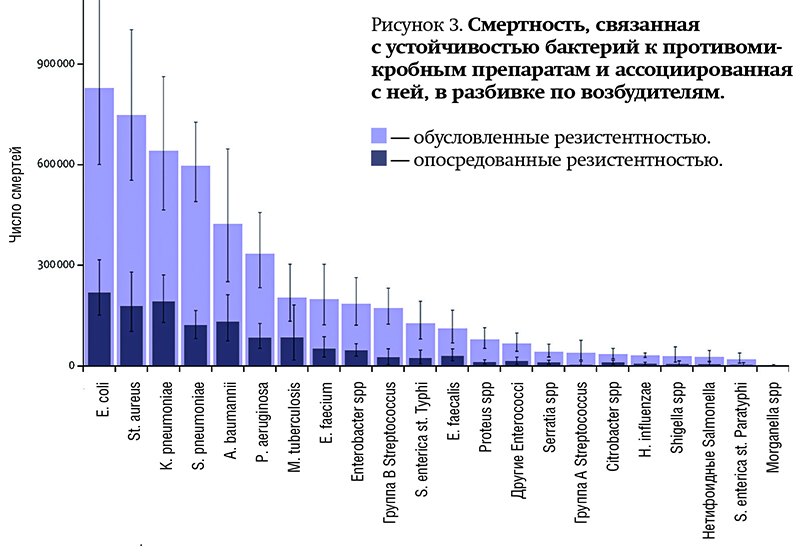
В докладе также подчёркивается увеличивающаяся опасность распространения штаммов бактерий, устойчивых к лекарствам, таких как E. coli и K. pneumoniae, способных вызывать тяжёлые заболевания, включая сепсис, и приводить к летальному исходу. Более 40% штаммов E. coli и 55% штаммов K. pneumoniae уже показывают устойчивость к цефалоспоринам третьего поколения — основным препаратам для лечения этих инфекций.
Наблюдается также снижение эффективности других антибиотиков против E. coli, K. pneumoniae, Salmonella и Acinetobacter. В ответ на эту угрозу ВОЗ призывает все страны присоединиться к международной системе мониторинга устойчивости к противомикробным препаратам (GLASS). С 2016 по 2023 год число стран-участниц увеличилось в четыре раза, достигнув 104. Однако, как отмечается, 48% стран не предоставили данные в 2023 году, а у половины из них отсутствуют надёжные системы сбора информации. Эта проблема особенно актуальна для государств с слаборазвитой инфраструктурой мониторинга. «Чтобы успешно противостоять этой угрозе, странам необходимо укреплять свои лабораторные системы и обеспечивать сбор достоверных данных, особенно из регионов с неразвитой инфраструктурой. Это позволит разрабатывать эффективные протоколы лечения и долгосрочные стратегии», — заключают эксперты ВОЗ.
Согласно информации от российских медицинских специалистов, в отечественных стационарах наиболее часто выявляются бактерии, устойчивые к антибиотикам, такие как энтеробактерии, цитробактерии, синегнойная палочка и золотистый стафилококк. Устойчивость этих микроорганизмов продолжает стремительно расти. Например, реаниматолог Андрей Быков отмечает, что если в 2003 году в одном из столичных лечебных учреждений бактерия Klebsiella pneumoniae демонстрировала 60-процентную устойчивость к карбапенемам (антибиотикам последнего поколения), то сегодня этот показатель достигает 100%. В некоторых случаях бактерии развивают экстремальную устойчивость к 2-3 классам антибиотиков, а иногда встречается и панрезистентность — полная невосприимчивость ко всем известным антимикробным препаратам, что делает спасение пациента невозможным.
Директор СРО «Ассоциация независимых аптек» и глава Альянса фармацевтических ассоциаций Виктория Преснякова подчеркнула в комментарии, что тревожные сведения о потере эффективности 40% антибиотиков не являются неожиданностью, а представляют собой логичное следствие нашей коллективной безответственности. Она объясняет, что проблема начинается с неправильного отношения к рецептам, которые до сих пор многими воспринимаются как простая формальность. Любой антибиотик — это строго рецептурный препарат, и его продажа без врачебного назначения, даже из лучших побуждений, недопустима. К сожалению, пагубная практика получения непроверенной информации из интернета, самолечения и недобросовестность некоторых аптек привели к бесконтрольному приёму этих мощных лекарств. Особую опасность представляет их использование при вирусных инфекциях, таких как ОРВИ и грипп, где антибиотики не только бесполезны, но и наносят двойной вред: уничтожая полезную микрофлору, они ослабляют иммунитет и активно способствуют развитию устойчивых штаммов патогенных бактерий в организме. Однако проблема резистентности не ограничивается сферой медицины и аптек — её корни уходят в агропромышленный комплекс, где антибиотики массово применяются, и мы неосознанно получаем их с пищей, что усугубляет кризис. В итоге мы быстро приближаемся к эпохе, когда медицина может утратить своё ключевое оружие, и даже простая инфекция снова станет смертельной угрозой. Именно поэтому спасение заключается в осознанности и строгом соблюдении правил: рецепт, точный диагноз и ответственное использование — это не бюрократия, а единственный шанс сохранить эффективность антибиотиков для будущих поколений, пока у нас ещё есть время.











